医師執筆記事 (厚労省医籍登録番号499533)
大腸がんは早期に発見して治療すれば体への負担が少ない方法で根治が目指せます。
この記事では、大腸がんの症状や便潜血検査のよくある誤解、内視鏡検査を受ける上での注意点、そして内視鏡以外の検査方法について順を追って解説します。
大腸がんの検査についてはこの記事だけで完結しますので、これを読んで必ず大腸がん検診を受けましょう。
この記事の内容
大腸がんの症状と検診の受け方
大腸は長さ2 m 弱の臓器で、結腸と直腸などに分かれています。
大腸の壁は五つの層から成り立っていて、大腸がんはその一番内側にある「粘膜」からでき、だんだん大きくなり深くに潜っていきます。
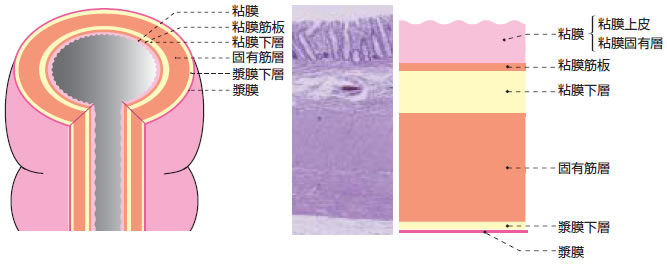
大腸の構造。最も内側の粘膜からがんができる。https://minds.jcqhc.or.jp/n/pub/1/pub0042/G0000215/0005より引用
大腸がんの予防については大腸がんを予防するには 【大腸がんを防ぐ食べ物も】でまとめています。
大腸がんの早期には、残念ながらほとんど症状が現れません。
進行すると「体重が急に減少する」「血便が出る」「お腹が悼む」「下痢と便秘を繰り返す」「お腹にしこりがあるように感じ」「お腹が張る」などが出てきます。
つまり、症状がない早期のうちに発見するためには、検診を受けることが絶対必要なのです。
アメリカでは国をあげて大腸がん撲滅に取り組み、大腸がん検診の受診率は60%以上まで上昇した結果、大腸がんによる死亡者数は徐々に減り始めています。
日本では大腸がん検診の受診率は40%前後で、大腸がんによる死亡者数は30年ほど前と比べ逆に約2倍に増えてしまいました。
大腸がん検診はどこで受けるのでしょうか?
大腸がん検診は、40歳以上の方を対象に地方自治体が実施する「住民検診」や、職場で行われる「職域検診」で受診できます。また任意で人間ドックを受けることもでき、この中に大腸がん検査が入っていることが多いです。
便潜血検査陽性の中でも、大腸がんが見つかるのはごく一部
便潜血検査では、便を採取し目に見えないわずかな出血を含め便に血液が混じってるかどうかを調べます。
もし大腸に大きなポリープやがんが発生していると、そこから出血して便に血液が混じるからです。
便潜血検査でもし陽性と判定された場合、大腸内視鏡検査を受けることになります (これは後述します)。
大腸がん検診で便潜血検査陽性になる人は、受診者全体の7%程度です。
この時点で「自分は大腸がんなのではないか?」というのが、よくある誤解です。
大腸がんが見つかるのは、便潜血検査陽性の方の中で3%くらいです。
つまり便潜血検査陽性でもほとんどの方は大腸がんではありません。
血液が混じる状態は他にもいろいろある (痔や、たまたま少し切れたなど) からです。
便潜血検査の結果が陽性の場合でも、大腸内視鏡検査を受けない人が少なくありませんが、検査を受けてきちんと診断をつけることが大切です。
大腸内視鏡検査と受ける時の注意点
大腸内視鏡検査は、先端に小型カメラが付いている内視鏡を、肛門から大腸内に入れる検査です。
色素や特殊な光などを使ったり、高倍率で拡大するなどして、詳細に観察することができます。
内視鏡は、大腸がんを見つけるためだけではなく早期のがんを取り除く治療にも使われるようになっています。
内視鏡治療で切除できるのは、がんが粘膜内か、粘膜下層の浅い部分にとどまっている場合です。
それよりも深く潜っている (浸潤している) 場合は, 後日外科手術や、必要に応じて抗がん剤治療などが行われます。大腸がんの治療法 【手術前後の注意点も】 にまとめました。
内視鏡治療の代表的なものとして、「ポリペクトミー」、「内視鏡的粘膜切除術(EMR)」、「内視鏡的粘膜下層剥離術(ESD)」の3種類があり、形や大きさなどで使い分けがあります。
基本的には病変の下に生理食塩水などを注射して、盛り上がったところを切るという方針になります。
大腸がんを学ぶにわかりやすい図があったので一例として内視鏡的粘膜切除術と呼ばれる方法を引用させていただきますね。
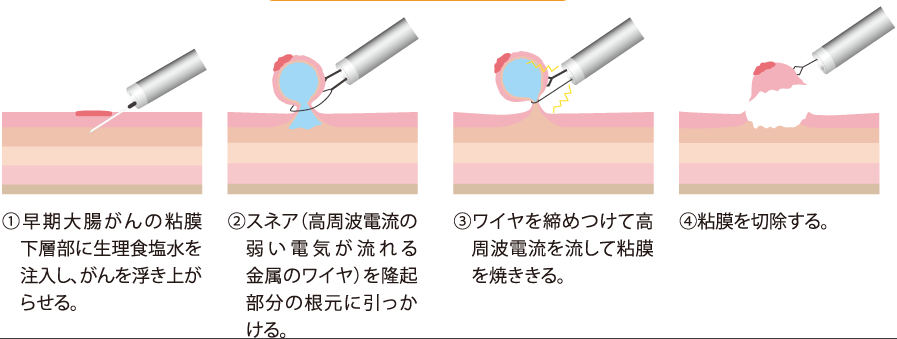
内視鏡治療の方法。がんの下に生理食塩水を入れて、盛り上がったところを切る
検査を受ける時の注意点として、前の日の夕食は食物繊維の多いもの (海藻・こんにゃくなど) は避け、うどん・おかゆ・豆腐など消化の良いものを食べてください。
便を出し切った状態で検査をする必要があるので、検査の前に1-2リットル程度の下剤を飲みます。
ひと昔は下剤は飲むのが大変と言われていましたが、最近は飲みやすいポカリスエットのような味になり、量も少なく済むように工夫されています。
大腸内視鏡以外の新しい検査方法
大腸内視鏡検査と同じぐらいの精度を持つ新しい検査も登場しています。
CT コロノグラフィー検査 (大腸CT検査)
CT コロノグラフィー検査 (大腸CT検査) では、 CTという体の中を輪切りの状態の画像にできる検査を行い、それを画像処理によって三次元画像にして大腸を立体的に観察することができる検査です。
大腸全体を外から観察して病変の位置を正確に把握することも、大腸の中から内視鏡とほぼ同じように観察することも可能です。
内視鏡を入れる必要がないので、10分程度の検査時間で終わります。
しかしCT撮影を行うので放射線による被曝があること、もしがんが疑われる病気が見つかっても、その場で切除したり病変を採取したりできないという弱点もあります。
カプセル内視鏡検査
カプセル内視鏡検査は、口から飲み込んだカプセル内視鏡が大腸の中を撮影しながら通過します。
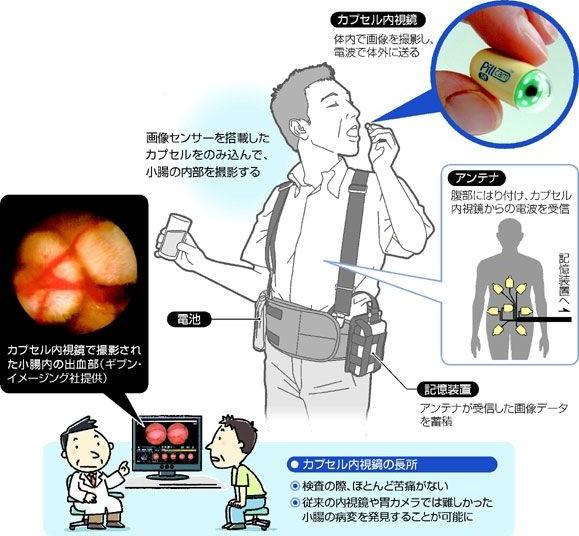
カプセル内視鏡。http://hidekyan.cocolog-nifty.com/blog/2009/04/post-ece1.htmlより引用
カプセルの両側にカメラがついていて、このデータを使って診断するという方法です。
内視鏡検査による痛みや精神的な苦痛がないというメリットがありますが、内視鏡に比べれば見える範囲は限られているという弱点もあります。
大腸がんは、早期のうちに適切な治療を受ければ再発の危険性はほとんどありません。
冒頭にも書いた通り、大腸がんは30年前と比べ2倍に急増しています。なるべく早期のうちに発見できるよう、定期的に大腸がん検診を受診しましょう。
まとめ
最後に今回の内容をまとめます。
- 大腸がんは日本では約2倍に増えている
- 便潜血検査陽性でも、実際に大腸がんが見つかるのはごく一部
- 大腸内視鏡検査の下剤は味・量ともに改良されている
- 大腸内視鏡は治療も同時にできるのがメリット
- 内視鏡以外の検査方法も研究・開発段階にある
- 早期のうちに治療できれば再発の可能性はほとんどない病気
今日も【医学生物学のポータルサイト】生命医学をハックするをお読みいただきありがとうございました。